疾病介紹
過敏性紫癜腎炎系指過敏性紫癜以壞死性小血管炎為主要病理改變的全身性疾病引起的腎損害。過敏性紫癜腎炎臨床表現除有皮膚紫癜、關節腫痛、腹痛、便血外,腎臟受累主要表現為血尿和蛋白尿、部分重癥患者可引起腎功能受損。腎臟受累多發生于皮膚紫癜后數天至數周內。
病因
其病因可為細菌、病毒及寄生蟲等感染所引起的變態反應,或為某些藥物、食物等過敏,或為植物花粉、蟲咬等引起。
1.感染
部分病例起病前有上呼吸道感染史。
(1)病毒 EB病毒、腺病毒、風疹病毒等。
(2)細菌 沙門菌、溶血性鏈球菌等。
(3)寄生蟲 阿米巴原蟲、蛔蟲等。
2.藥物
抗生素、磺胺類、卡托普利等。
3.食物
海類食品如蝦、蟹等。
4.其他
植物花粉、蟲卵、動物羽毛、油漆等。
分型與分級
1.依據過敏性紫癜腎炎的臨床表現可分為以下六型:
(1)孤立性血尿或孤立性蛋白尿;
(2)血尿和蛋白尿;
(3)急性腎炎型;
(4)腎病綜合征型;
(5)急進性腎炎型;
(6)慢性腎炎型。
2.依據過敏性紫癜腎炎的病理改變,按國際兒童腎病學會標準可分為以下六級:
(1)Ⅰ級 輕微病變;
(2)Ⅱ級 單純性系膜增生;
(3)Ⅲ級 系膜增生伴50%以下腎小球新月體形成和(或)節段損害;
(4)Ⅳ級 系膜增生伴50%~75%腎小球新月體形成和(或)節段損害;
(5)Ⅴ級 系膜增生伴75%腎小球以上新月體形成和(或)節段損害;
(6)Ⅵ “假性”膜增生性腎炎。
臨床表現
(一)腎外癥狀
1.皮疹
為本病首發和主要臨床表現,皮疹發生在四肢遠端、臀部及下腹部,多對稱性分布,稍高于皮膚表面,可有癢感。從紫癜到腎臟損害間隔時間常在2周內。
2.關節痛
常見癥狀,特點為多發性、非游走性,多發于踝關節。
3.胃腸道癥狀
常見,主要表現為腹痛、腹瀉。常見部位為臍和下腹部。有時為陣發性腸絞痛。可有惡心、嘔吐和血便。
4.其他
偶可見淋巴結腫大,肝脾腫大及神經系統受累如頭痛、抽搐和行為異常等。
(二)腎臟表現
腎臟受累多發生于全身癥狀和體征出現后數日至數周。主要表現為鏡下血尿和蛋白尿。近半數患者表現為腎病綜合征,部分患者有腎功能下降。腎臟受累程度與皮膚、胃腸道和關節受累的嚴重程度無關。
診斷
過敏性紫癜腎炎的診斷必須符合以下三個條件:
1.有過敏性紫癜的皮膚紫癜的腎外表現;
2.有腎損害的臨床表現,如血尿、蛋白尿、高血壓、腎功能不全等;
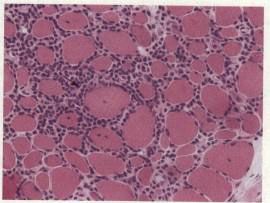
3.腎活檢病理改變顯示系膜區IgA的沉積和系膜增生。
鑒別診斷
1.系統性紅斑狼瘡
好發于育齡期女性,是一種自身免疫性疾病,常可累及腎臟,以非侵襲性關節炎、腎小球大量免疫復合物沉積、血清ANA、抗dsDNA及抗Sm抗體陽性為特征。
2.系統性血管炎
是一種多系統、多器官受累的血管炎性疾病,其血清抗中性粒細胞胞漿抗體(ANCA)常為陽性,臨床常表現為急進性腎炎,病理表現為Ⅲ型(寡免疫復合物性)新月體腎炎。
3.原發性IgA腎病
原發性IgA腎病一般無過敏性紫癜腎損害的皮膚、關節和胃腸道等全身受累表現,為原發性IgA腎病與過敏性紫癜腎損害的最大區別。
4.特發性血小板減少性紫癜
是一類原因不明的獲得性出血性疾病,以血小板減少,皮膚、黏膜出血傾向,血小板壽命縮短,骨髓巨核細胞代償性增生及血小板相關免疫球蛋白升高為特點。
治療
1.治療原則
積極控制免疫性炎癥反應,抑制腎小球系膜增生性病變,預防和延緩腎臟慢性纖維化病變形成。
2.一般治療
應注意休息和維持水、電解質平衡。水腫、大量蛋白尿者應予低鹽、限水和避免攝入高蛋白食物。預防上呼吸道感染、清除慢性感染病灶,尋找過敏原,避免再次接觸。
3.藥物治療
(1)孤立性血尿或病理I級 僅對過敏性紫癜進行相應治療。應密切監測病情變化,建議至少隨訪3~5年。
(2)孤立性蛋白尿、血尿和蛋白尿或病理Ⅱa級 血管緊張素轉換酶抑制劑(ACEI)和(或)血管緊張素受體拮抗劑(ARB)類藥物有降蛋白尿的作用,如雷公藤多甙。但應注意其副作用。
(3)非腎病水平蛋白尿或病理Ⅱb、Ⅲa級 用雷公藤多甙或激素聯合免疫抑制劑治療,如激素聯合環磷酰胺,聯合環孢素A或他克莫司治療。
(4)腎病綜合征或病理Ⅲb、Ⅳ級 臨床癥狀及病理損傷均較重,現多傾向于采用激素聯合免疫抑制劑治療,其中療效最為肯定的是糖皮質激素聯合環磷酰胺(CTX)治療。若臨床癥狀較重、病理呈彌漫性病變或伴有新月體形成者,可選用甲潑尼龍沖擊治療。
(5)急進性腎炎或病理Ⅳ、Ⅴ級 癥狀嚴重、病情進展較快,多采用三至四聯療法,常用方案為:甲潑尼龍沖擊治療1~2個療程后,口服潑尼松+環磷酰胺(或其他免疫抑制劑)+肝素+雙嘧達莫治療。
4.血漿置換
臨床表現為急進性腎炎、腎活檢顯示有大量新月體形成(>50%)的過敏性紫癜腎炎,應采取積極治療措施,如血漿置換。可減輕腎損害,延緩腎功能衰竭進展速度。
預后
單純血尿患者的預后幾乎很好,而不同程度蛋白尿(<1g/24h,>1g/24h及腎病綜合征)與腎功能進行性惡化有關;急性腎炎綜合征患者,病理表現Ⅲ級以上者,預后較差。
預防
1.避免再次接觸可疑過敏原,如食入海鮮等異種蛋白。
2.應注意防寒保暖,預防感冒,加強適當煅煉,提高機體抗病能力。
3.避免煩勞過度,忌煙酒。多食新鮮蔬菜和水果。嚴重蛋白尿者,應注意補充優質蛋白飲食